めがね関係の仕事をしているとビジョンケアというワードを聞きますが、その定義は明確ではありません。ここでは視力低下を予防するための総合的なケアと定義し、少し切り口を変えて考えてみました。
例えば、
若年者の場合は、眼の成長過程に伴う視覚機能の変化や先天性疾患によるもので、前者は近視、遠視、乱視、斜位などがあり、後者は斜視、弱視などがあります。
中高年の場合は、加齢による視機能低下や眼疾患によるもので、前者は老視の過渡期があり、後者は緑内障や加齢黄斑変性症などがあります。
超高齢社会の場合は、高齢化による視機能障害の増加や眼疾患によるもので、前者は老視の成熟期があり、後者は白内障、緑内障、加齢黄斑変性症などがあります。
デジタル社会の場合は、過度の近方視作業によるもので、前者はスマホ老眼やVDT症候群などがあり、後者はドライアイなどがあります。
本記事は、地域ビジョンケアで重要な3つのポイントをまとめてみました。
地域ビジョンケアで重要な3つのポイント
- 眼科との医療連携の本質を理解する
- 半医半商ビジネスの本質を理解する
- 眼鏡作製技能士の使命を理解する
眼科との医療連携の本質を理解する
眼科との医療連携の本質は、めがね店と眼科が連携を密にして地域ビジョンケアに貢献することです。
日本には欧米諸国や日本以外のアジア諸国のように眼病の発見が認められているオプトメトリーの資格制度がありませんので、この部分を補完するためには眼科との医療連携は必須なわけです。
めがね店では、初めにお客からの聞き取り(問診)や予備検査調査を行い、その後に本格的な視覚検査を行います。そして、眼病の兆候が認められなければめがねを作製します。
しかしながら、初期の緑内障や加齢黄斑変性症などは補正視力が比較的良好であるために早期の発見が遅れてしまいます。特に、超高齢社会ではその傾向は否めません。
 オプトロン
オプトロン良く判らないなぁー。だって、初期の緑内障や加齢黄斑変性症は視覚検査をしても眼病の兆候は認められないんだよね。



そうだね。だから初めてめがねを作る若年者や40歳くらいから始まる老視初期のお客には眼科受診を推奨する方向で指導しているんだ。



そうは言っても、お客はめがねを作りに来たのに眼科受診を勧められたら不安にならないかなぁー。



確かに不安になるよね。だから、お客に安心感を与えられるように慎重かつ丁寧なアドバイスが求められるようになるよね。それを考えると、眼鏡作製技能士の役割は今後ますます重要になっていくと思うよ。
総務省によると、総人口に占める割合で示す65歳以上の高齢化率は、1935年は5%程度でしたが、2010年には23%に達し、既に超高齢社会に入っています。そして、この傾向は現在も上昇し続けています。
2023年9月15日現在の推計では3623万人(前年3624万人)で、 総人口に占める割合は29.1%と、前年(29.0%)に比べ0.1ポイント上昇し、過去最高となりました。
主な原因は、出生率低下、死亡率の低下等の要因が複合的に関わっています。
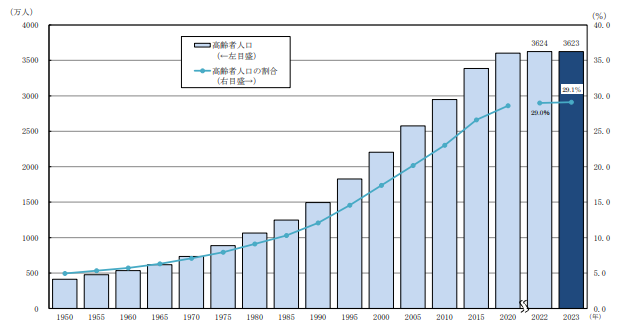

高齢化社会 高齢化率7% – 14% 高齢社会 同14% – 21% 超高齢社会 同21% –
日本の高齢化率の推移
高齢化率が上昇すると、老視者や高齢眼疾患が増大します。下の図は、日本における老視者と高齢眼疾患の推移を示したものです。
老視人口は、2005年の4291万人(全人口の約36%)が、20年後には4068万人(全人口の約34%)と僅かに減少はするものの、全人口の3人に1人が老視となります。
一方、高齢眼疾患は、2005年に1830万人(全人口の約15%)が、同様に20年後には2931万人(全人口の約25%)と予測されており、全人口の4人に1人は何らかの眼疾患に罹ることになります。
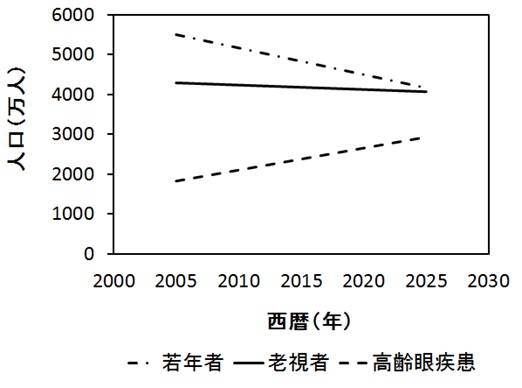

日本の老視者と高齢眼疾患市場規模の推移
下の図は我が国における視覚障害の現状を示しています。高齢眼疾患の中で特に注意すべき眼疾患として白内障、緑内障、加齢黄斑変性症、網膜色素変性症および糖尿病性網膜症等があります。
失明率が高い眼疾患を順位に並べると、緑内障(20,7%)、糖尿病性網膜症(19%)、網膜色素変性症(13.7%)、加齢黄斑変性症(9.1%)、高度近視(7.8%)、白内障(3.2%)となっています。
なお、白内障は40歳代でも40%以上の高確率で発症しますが、眼科医療技術の発展により合併症がなければ日常生活に支障がないレベルまで視力回復が可能になってきています。
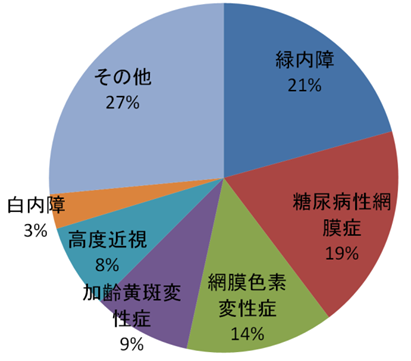

日本における視覚障害の現状



ここまでの話で、何か感じたことある?



そうだね。日本では眼科との医療連携は視力を守るためのセーフティーネットの役割を果たしているんだね😁



確かにその通りだね。めがね店が眼科と医療連携することは、地域ビジョンケアのために必然なんだよ。
半医半商ビジネスの本質を理解する
半医半商ビジネスの本質は、アイウェアビジネスが主流となった今日においても眼科との医療連携を重視したビジネスを基軸として地域ビジョンケアに貢献することです。
めがね店では、お客に眼病の兆候が認められないお客に対してのみめがねを作製するのが原則です。
めがね作製手順の聞き取り(問診)、予備検査、本格的な視覚検査において眼病の兆候が認められれば、コンサルティングを通して眼科専門医への受診を推奨します。したがって、ここまでが半医の行為になります。
一方、眼病の兆候が認められなければ、眼鏡設計や装用テストを経てめがねを作製します。これが半商の行為になります。
この二つを合わせたものが半医半商ビジネスの考え方になります。
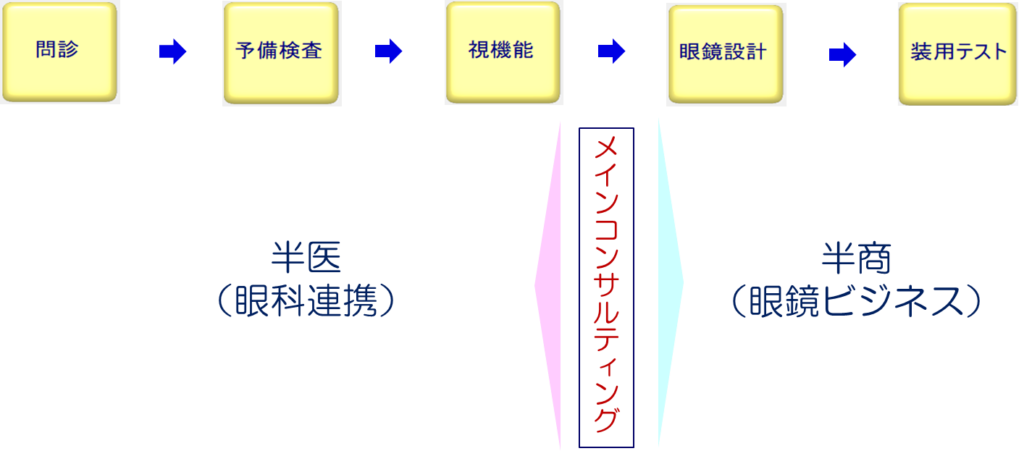

半医半商ビジネスの考え方



この図、少しおかしくない!?一般的なめがねの作製手順では、装用テストは視機能検査の後にするよね?😒



問題はそこ!でも、良いところに気づいたね(笑)。これは、私がめがね店用にアレンジした手順なんだよ。



えぇ!😒



装用テストは、なるべく新しく作製するめがねに近い状態で実施するのが理想的だよね。



そりゃ、そうだけど。😒



めがね店は眼科と違い、お客に販売するフレームやトライアルレンズが揃っているから、めがね店の装用テストは眼鏡設計の後にした方が合理的だと考えたんだ。



そうなんだ。それも一つの考え方だね。少し野心的だね😉



フフッ



それと、メインコンサルティングが視機能検査と眼鏡設計の間にあるのは何故?



問題はそこだよね。その理由は3つあるんだ。
・お客にデータに基づいて検査結果を説明する(分析)
・必要に応じて眼科受診を推奨する(眼科との医療連携)
・めがね作製の進め方を説明する(めがね作製)
眼鏡作製技能士は、お客に視覚検査の結果や今後の方針などを説明し、お客が理解しやすいようにアドバイスを行うことが求められます。具体的に言うと、
データ分析:お客の意思決定を促す際に役立ちますが、お客の理解度に合せて行いますのである程度の時間が必要です
眼科との医療連携:眼病の兆候が認められた時に眼科受診を推奨しますが、お客が不安にならないように十分に時間をかけて行う必要があります。
めがね作製:快適で掛け心地の良くカッコいいめがねを作製するために行います。お客の意向を理解し、顔の形、フレーム、レンズなどめがねとしての完成品をイメージして時間をかけてお客に対応して行く必要があります。
といったことになります。



メインコンサルティングは重要なんだね。とても、口頭説明だけでは理解できないお客もいるよね。😒



だから、私もいまデジタルツールで画像や映像で見せたり、サンプルなどの実物でデモを行ったりしながら、お客に説明やアドバイスをするためのツールを検討しているんだ。
眼鏡作製技能士の使命を理解する
眼鏡作製技能士の使命は、主に快適な掛け心地の良いメガネ作りです。
- 近視、遠視、乱視、不同視などの屈折矯正用めがねの作製
- 老視の調節補正用めがねの作製
- 斜位などのプリズム補正用めがねの作製
- 減光。遮光などの光補正用めがねの作製
- 斜視、弱視などの医療用めがねの作製



あれぇ、 眼鏡作製技能士の役割は、快適な掛け心地の良いメガネ作りと眼科との医療連携じゃなかったの!?😒



役割と言えばその通りだよ。でも、我々眼鏡作製技能士の使命はめがね作りだから、病気のことは眼科医に任せればいいんじゃない。
超高齢社会やデジタル社会では、視覚機能の重要性はますます高まってきています。眼科では視力検査、前眼部検査、眼圧検査、眼底検査などは初診時のルーティン検査となっています。何故なら、これらの検査を一通りすることで潜在化している眼病の早期発見につながるからです。
一方、めがね店では快適なめがね作りに必要な視覚検査は認められていますが、眼底検査や眼圧検査などは認められていません。従って、眼科との医療連携を積極的に進めることで眼病の早期発見、早期治療につなげようとしているわけです。



でも、今の時代は非接触の眼圧計や無散瞳の眼底カメラがあるから、誰でも見られるよね!?😒



確かにそうだね。欧米や日本以外のアジア諸国にはオプトメトリー制度があるから眼病の診断ができる国もあるようだけど、日本にはそのような制度がないから眼科との医療連携がその役割を果たしているんだよ。



見るだけならいいんじゃない!😢



それは眼鏡作製技能士の業務範囲を超えているから合理的とは言えないね。下をみてごらん。ネットで調べて見ると眼病に関する色々な専門外来があるよ。いくつかの大学病院や一般病院の例だけど、眼の病気が細分化されているのがわかるよ。
- 順天堂大学医学部附属順天堂医院:眼炎症外来、網膜硝子体外来、緑内障外来、ドライアイ外来
- 井上眼科病院:一般眼科、網膜硝子体外来、緑内障外来、ドライアイ外来
- 名古屋大学医学部附属病院の眼科:網膜硝子体疾患、緑内障、角膜疾患、斜視・弱視、小児眼科疾患、 ぶどう膜疾患、眼腫瘍、眼形成、ロービジョン、神経眼科
- 東京大学医学部附属病院の眼科外来:黄斑・網膜外来、糖尿病外来、神経外来、緑内障外来、斜視外来、ロービジョン外来、ぶどう膜・リンパ腫外来、角膜外来、網膜硝子体外科外来、ドライアイ・眼瞼外来



確かに色々な眼の専門外来があるね。これなら、眼鏡作製技能士はメガネ作りの専門家として知識や経験を積んだ方がお客のためになりそうだね。😊



そうだね、これからはビジョンケアの担い手として眼鏡作製技能士の専門性が大きく問われる時代になっていくと思うよ。
一般に、年齢が40歳を過ぎたころから、暗いところで新聞が見づらくなった、細かい手作業が嫌になった、読書をしなくなったといった近方視に対する不満が高まり、累進めがねの需要は高まってきます。
老視は、加齢に伴い40歳以上の人が誰でも体験する老化現象であり、調節力機能の減退による近方視の障害と定義されます。
下の図は5名の研究者による年齢と全調節力の関係をグラフにまとめたものですが、概ね類似した結果となっています。
グラフからも、研究者の全員が40歳の時点では少なくとも4ディオプトリー以上の調節余力があることを示しており、短時間の近業作業であれば大きな問題が生じないことが理解できます。
しかしながら、手元の作業を長く維持するためには、さらに大きな調節余力が必要になります。
例えば、正常な眼の人が、33センチメートルの距離で読書をするとき、3ディオプトリーの調節力(調節ラグがないと仮定)があれば、文字はクッキリと見えます。
しかしながら、この状態を長時間維持するには、さらに1.00〜1.50ディオプトリー程度の調節余力が必要となります。
つまり、長時間を通して快適な読書を継続するためには、少なくとも4.00〜4.50ディオプトリー程度の調節余力が必要であるということです。
従って、いわゆる「見えるけれど、疲れる」という問題は、老眼初期(40歳代の前半)の典型的な症状と言えます。
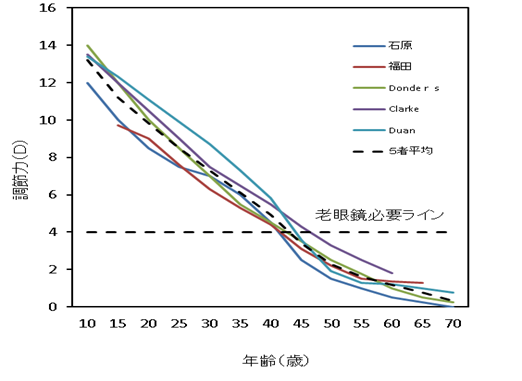

年齢と全調節力の関係
また、老視の初期(45歳未満)において、遠用度数のマイナス度数を弱くした単焦点めがねを掛けさせることで中間距離から近用距離まで明視させる傾向が多々見られます。
最近の研究によれば、適切な屈折補正をすることで調節機能や近見反応のバランスが向上し眼精疲労や頭痛が改善するという報告もあります。
近見反応のバランスや累進屈折力レンズの光学特性(加入度に伴うユレ、ゆがみ、側方でのボヤケ)を考慮すると、累進めがねは可能な限り早い段階で薦めることが望ましいと思われます。
下の図は遠近両用眼鏡の使用経験に関する世代別アンケート調査結果(n=4340)です。
「一度も使ったことがない」が58.9%、「経験あるが、現在は使っていない」が8.4%、「現在、使っている」が32.7%となっています。
この中で、「一度も使ったことがない」と回答した人の主な理由は、①遠くを見るのに不自由を感じない(18.5%)、②手元を見るのに不自由を感じない(18.2%)、③手元用メガネで十分(15.1%)、④まだ遠近両用めがねが必要な年齢と思っていない(14.9%)等が挙げられます。
つまり、45歳以上の51.7%(①+②+④)が近用めがねの必要性を感じていないということです。
また、「経験はあるが、現在は使っていない」と回答した人の主な理由としては、①視線の使い方に慣れない・使いづらい(40.5%)、②手元用と普段用(遠用)のメガネを掛け替えた方が楽(15.1%)で、約20%がドロップアウトしていることになります。


45歳以上の遠近両用眼鏡の使用経験
このように、遠近両用めがねだけをとってみても技術(累進めがねの適正判断、眼鏡設計、装用指導、アフターケアなど)や啓蒙不足の問題が大きいと思われます。
眼鏡作製技能士の使命は、メガネ作りで地域ビジョンケアを支えていくことです。それぞれの眼鏡作製技能士が自身の技術レベルを棚卸し未熟な部分を成長させていくことで、めがねに関する啓蒙活動やドロップアウトの確率を減らす必要があります。
地域ビジョンケアで大切な3つのポイント|まとめ
- 眼科との医療連携の本質を理解する
- 半医半商ビジネスの本質を理解する
- 眼鏡作製技能士の使命を理解する
今回は、 地域ビジョンケアで大切な3つのポイントをまとめてみました。2022年10月に眼鏡作製技能士という国家検定資格が誕生しました。
眼鏡作製技能士に求められるものは快適で掛け心地の良いめがね作りと眼科との医療連携で、まさにビジョンケアそのものです。
欧米諸国や日本以外のアジア諸国と異なる環境の中で、日本独自のビジョンケアがスタートしました。そして、眼鏡業界側の中心を担うのが眼鏡作製技能士になります。
10年後、どのように眼鏡業界が進化しているのか楽しみですね。
それまで、私も自身のキャリアを活かして、眼鏡技術者をサポートしていきたいと考えています。何か、お役に立てることがありましたら、こちらまでご連絡ください。

コメント